特色
泌尿器科がん(前立腺がん、腎臓がん、腎盂尿管がん、膀胱がん、陰茎がん、副腎腫瘍、精巣腫瘍)に対して、最新のエビデンスに基づき、適切な手術、薬物療法および放射線療法を患者さんに提供しています。
排尿障害・尿失禁(前立腺肥大症、神経因性膀胱、過活動膀胱)、尿路感染症(腎盂腎炎、膀胱炎、前立腺炎など)、尿路結石(腎盂・尿管結石、膀胱結石)、急性腎障害、慢性腎臓病の治療を行っています。
腎代替療法と呼ばれる血液透析(HD)、腹膜透析(PD)、腎臓移植、保存的腎臓療法の全てに対応している県内でも数少ない病院のひとつです。
進行がんに対して、緩和ケアチームと協力し、苦痛を除去し、在宅医療も可能とした緩和医療を行っています。
2023年度から腹腔鏡手術を開始し、前立腺がん、腎臓がん、腎盂尿管がん、膀胱がん、副腎腫瘍、尿膜管膿瘍に対して、積極的に治療を行っています。
2016年度からレーザー治療を導入し、経尿道的尿管結石砕石術(TUL)、経尿道的前立腺核出術(HoLEP)を行っています。
2021年度から腫瘍識別解像度が高まるアラグリオ™を用いた膀胱がん内視鏡手術を導入しています。
2022年度から腫瘍的中率の向上を目的としたMRIフュージョン前立腺生検を導入しています(別途参照)。
2023年度から低侵襲治療として、前立腺肥大症の水蒸気治療(WAVE)を導入しています。また、腎代替療法相談外来を開設し、患者さんの生活スタイルに見合った腎代替療法を提供しています。
スタッフ紹介
| 職 名 | 氏 名 (ふりがな) |
専門分野 | 認定・専門医 |
|---|---|---|---|
| 統括診療部長 | 塩野 昭彦 しおの あきひこ |
泌尿器がん 透析、男性不妊 尿路感染症、緩和ケア |
日本専門医機構認定泌尿器科専門医 日本泌尿器学会(指導医) 日本透析医学会(専門医・指導医) 臨床研修管理委員長 医師臨床研修制度(指導医) 緩和ケア指導者研修修了 日本緩和医療学会(認定医) 日本緩和医療学会研修指導者資格認定医 医療安全管理者養成研修修了 長時間労働医師への面接指導研修修了 |
| 診療部長 | 田中 俊之 たなか としゆき |
泌尿器がん 化学療法 透析・腎不全 腎移植 緩和ケア |
日本専門医機構認定泌尿器科専門医 日本泌尿器学会(指導医) 日本透析医学会(専門医・指導医) 日本移植学会(認定医) 日本臨床腎移植学会(認定医) 日本がん治療認定医機構がん治療認定医 医師臨床研修制度(指導医) 泌尿器腹腔鏡技術認定医 日本内視鏡外科学会技術認定医(泌尿器腹腔鏡) 腎代替療法専門指導士 |
| 主任医長兼 腎センター長 |
大山 裕亮 おおやま ゆうすけ |
泌尿器がん 化学療法 透析・腎不全 緩和ケア 腹膜透析 |
日本泌尿器学会(専門医・指導医) 日本透析医学会(専門医・指導医) 日本がん治療認定医機構がん治療認定医 医師臨床研修制度(指導医) 泌尿器腹腔鏡技術認定医 日本内視鏡外科学会技術認定医(泌尿器腹腔鏡) 臨床研修プログラム責任者 |
| 医長 | 大澤 英史 おおさわ ひでふみ |
泌尿器がん 化学療法 透析・腎不全 緩和ケア 尿路結石 |
日本泌尿器学会(専門医) 泌尿器腹腔鏡技術認定医 医師臨床研修制度(指導医) 日本内視鏡外科学会技術認定医(泌尿器腹腔鏡) |
| 医員 | 廣神 佑香 ひろかみ ゆか |
泌尿器がん 化学療法 透析・腎不全 緩和ケア |
- |
| 医員 | 町田 昌巳 まちだ まさみ |
泌尿器がん 腎移植、透析 腹膜透析 |
日本泌尿器学会(専門医・指導医) 日本透析医学会(専門医・指導医) 医師臨床研修制度(指導医) |
| 医員 | 馬場 恭子 ばば きょうこ |
透析・腎不全 尿路感染症 |
日本泌尿器学会(専門医) 日本透析医学会(専門医) 日本化学療法学会抗菌化学療法認定医 医師臨床研修制度(指導医) |
診療実績(症例数等)
2019-2022年度泌尿器科手術件数
| 手術・検査名 | 2019年度 | 2020年度 | 2021年度 | 2022年度 |
|---|---|---|---|---|
| 鏡視下副腎摘出術 | 3 | 1 | 1 | 1 |
| 鏡視下腎摘出術 | 5 | 6 | 9 | 7 |
| 腎摘手術(開腹) | 2 | 0 | 1 | 1 |
| 鏡視下腎部分切除術 | 2 | 1 | 0 | 0 |
| 経皮的腎瘻 | 7 | 8 | 5 | 7 |
| 腎生検 | 5 | 4 | 5 | 9 |
| 腎盂形成術 | 1 | 1 | 0 | 0 |
| 鏡視下腎尿管摘出術 | 5 | 9 | 3 | 1 |
| 腎尿管摘出術(開腹) | 0 | 2 | 0 | 0 |
| 経尿道的腎盂尿管砕石 | 39 | 41 | 38 | 53 |
| デフラックス注入術 | 1 | 0 | 1 | 0 |
| DJ尿管ステント留置 | 227 | 211 | 196 | 208 |
| 鏡視下尿膜管摘除術 | 1 | 0 | 2 | 1 |
| 尿膜管摘除術(開腹) | 2 | 0 | 0 | 0 |
| TUR-BT | 63 | 58 | 71 | 80 |
| 鏡視下膀胱全摘除術 | 0 | 0 | 1 | 3 |
| 根治的膀胱全摘除術 | 4 | 2 | 1 | 0 |
| 経尿道的膀胱砕石 | 6 | 6 | 8 | 8 |
| 膀胱瘻増設 | 1 | 0 | 0 | 1 |
| 前立腺生検 | 119 | 153 | 141 | 182 |
| TUR-P | 7 | 11 | 23 | 9 |
| HoLEP(レーザー前立腺核出術) | 18 | 19 | 21 | 37 |
| 鏡視下前立腺全摘術 | 12 | 20 | 10 | 30 |
| 包茎手術 | 9 | 6 | 6 | 3 |
| 陰茎全摘術、部分切除術 | 0 | 2 | 1 | 0 |
| 内視尿道切開 | 3 | 2 | 3 | 0 |
| 高位精巣摘除 | 0 | 2 | 3 | 4 |
| 精巣摘除(前立腺癌) | 0 | 1 | 5 | 5 |
| 精巣固定(停留) | 1 | 1 | 2 | 1 |
| 精巣固定(捻転) | 3 | 1 | 1 | 2 |
| 精巣・精索水瘤 | 10 | 3 | 7 | 11 |
| 内シャント関係手術 | 43 | 35 | 31 | 33 |
| 人工血管内シャント | 1 | 1 | 0 | 0 |
| 長期留置透析カテーテル | 7 | 7 | 0 | 3 |
| CAPDカテーテル関係 | 10 | 5 | 3 | 21 |
| その他 | 12 | 11 | 17 | 16 |
- ○ 入院期間は前立腺針生検は1泊2日、経尿道的手術(膀胱がん)は5日間、腹腔鏡手術(腎がん、腎盂尿管がん、前立腺がん、副腎腫瘍)は6-10日間、前立腺内視鏡手術は5日間を原則としています。
- ○ 腎センターは30床(HDF、on-line HDF対応)で、現在約70名の維持透析患者を治療しています。近隣の透析施設から、手術など入院治療が必要な透析患者の臨時受け入れにも対応しています。潰瘍性大腸炎に対する顆粒球吸着、ICUでのCHDFも行っています。
- ○ 腹膜透析(PD)患者は現在12名です。仕事が継続できるように、原則月1回の通院としています。インターネットを通じて、臨床工学技士が日々の透析状況を確認します。地域の訪問看護ステーションと連携して、自宅での治療をサポートします。
〜群馬県内初〜 MRI超音波融合前立腺生検を導入しました
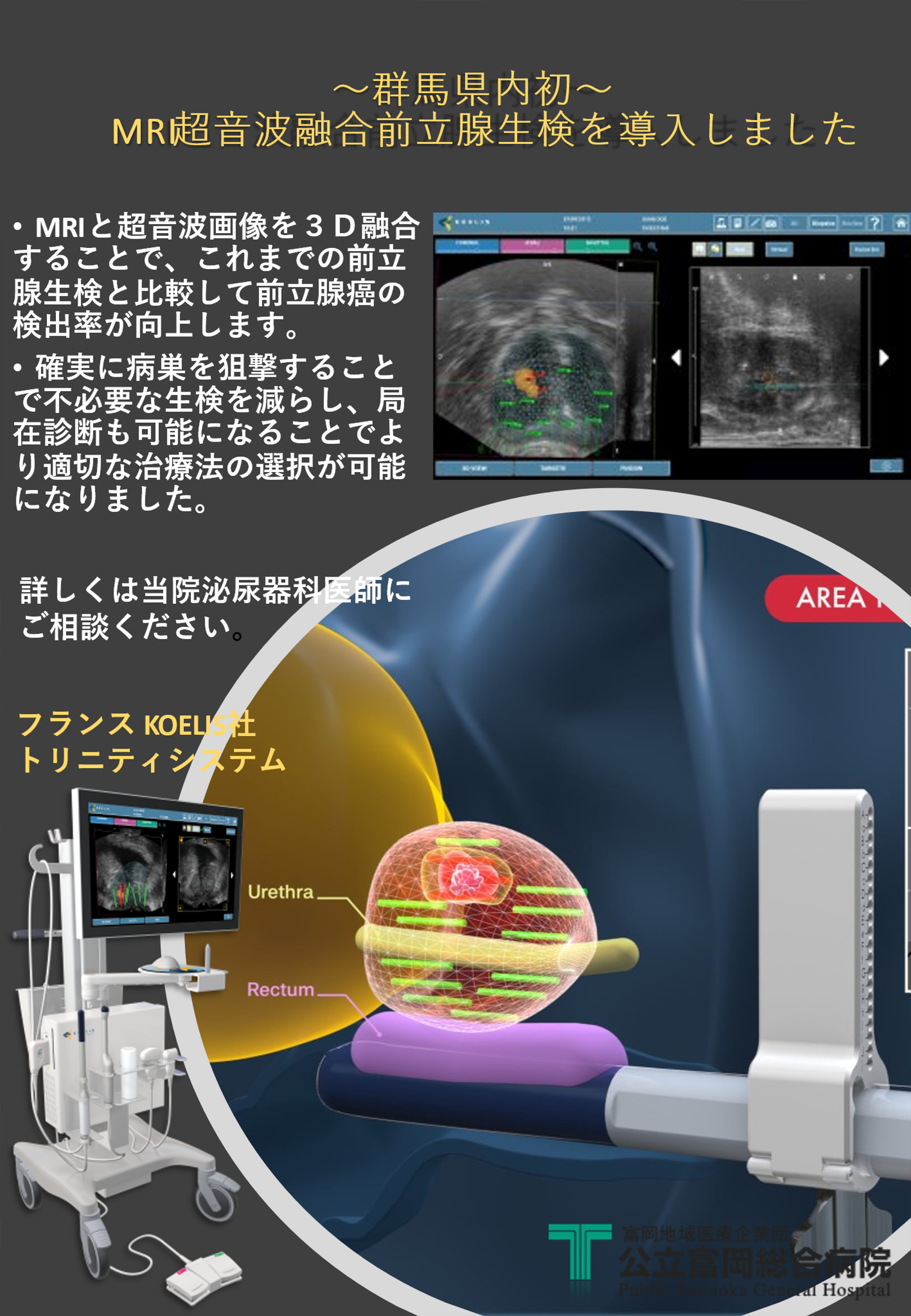
群馬県内初導入(2022年8月現在)
MRI超音波融合前立腺生検(仏 KOELIS社:トリニティ®)を導入しました
前立腺癌は、病変部の一部を採取し顕微鏡の検査で癌細胞を確認することで確定診断します。従来の前立腺生検は、術者がMRI画像をイメージしながら超音波画像を観察し穿刺する方法でした。
前立腺癌病巣の描出は、超音波画像よりもMRIの方が圧倒的に優れているため、MRIでは病変が見えていてもエコーではわからないことが多くあります。そのためMRIで捉えることができる微小な変化を、超音波ガイド下に採取することは難しいことが多くありました。
当院では前立腺生検の精度をより高めるため、2022年8月よりMRI・超音波融合標的生検システムであるフランスKOELIS社:トリニティシステム🄬を県内で初導入しました。
この方法では事前に撮像したMRI画像を機器に取り込むことで、MRIで疑われた病巣を超音波画像上にリアルタイムに描出することができ、より確実な狙撃生検を行うことが可能になります。がんの検出率が向上し、局在診断も可能となる新しい方法です。
近年増加傾向にある早期前立腺がんに対する治療法は様々ですが、個々の患者さんに最適な治療を提案するためには、正確ながん診断および局在診断は重要であり、これまで課題であった過剰治療の回避や不要な再生検の回避につながるのではと考えております。また再生検を減らすことで生検に伴う排尿障害や出血などの合併症を減らす効果を期待できます。
当院ではこのMRI超音波画像融合前立腺生検を経会陰的に施行しており、麻酔管理のもと1泊2日の入院で行っております。所要時間は30分程度で行うことができます。2022年度の診療報酬改定により保険適応となり通常の医療保険を利用して施行することができます。
従来の前立腺生検では標的病変が小さく前立腺がんと診断するのが困難であった方、より正確な生検を希望される方、再生検が必要と判断された方などもこの生検法により組織採取・診断が可能となります。
詳しくは当院泌尿器科医師にご相談ください。


